Aide à la décision pour choisir la bonne option thérapeutique en cas de maladie rénale – informations clés pour patients et proches.
Mes options thérapeutiques
Témoignages de patients – prendre une décision
Rencontrez sept personnes qui ont besoin d’une thérapie de substitution rénale qui partagent ouvertement leurs expériences personnelles avec différentes options thérapeutiques. Écoutez les avantages et les inconvénients de leur point de vue et apprenez-en plus sur leurs raisons individuelles de passer d’un traitement à un autre. Leurs histoires servent à donner un aperçu des différentes options thérapeutiques de la dialyse péritonéale, de l’hémodialyse, que ce soit au centre ou à domicile, et de la greffe. Découvrez comment ces personnes ont intégré leur thérapie dans leur vie quotidienne.
- Teaser
- Teaser
- Teaser
- Teaser
- Teaser
- Teaser
- Teaser
Choisir la bonne thérapie pour vous
Choisir le bon traitement pour l’insuffisance rénale peut être difficile. Familiarisez-vous avec les options thérapeutiques et, avec votre médecin, choisissez la thérapie qui convient le mieux à votre état de santé et à votre style de vie.
La thérapie de dialyse que vous avez choisie n’est pas gravée dans le marbre. Votre style de vie personnel et les facteurs médicaux changeants jouent également un rôle dans le choix de votre thérapie. Ces facteurs peuvent changer au cours de votre vie ou il peut y avoir des complications qui nécessitent de passer à une autre forme de traitement. De nombreux patients ne subissent pas une seule forme de traitement au cours de leur vie.
Chaque option thérapeutique a ses propres avantages et inconvénients et chaque thérapie ne convient pas à chaque patient, ce qui peut limiter vos choix. Avec votre médecin et votre famille, vous pouvez décider de la thérapie qui vous convient le mieux en termes de résultats de traitement et de qualité de vie individuelle.
- <h3><span class="text-deep-blue">Automatisierte Peritonealdialyse (APD)</span></h3>
- <h3><span class="text-deep-blue">Automatisierte Peritonealdialyse (APD)</span></h3>
- <h3><span class="text-deep-blue">Automatisierte Peritonealdialyse (APD)</span></h3>
- <h3><span class="text-deep-blue">Automatisierte Peritonealdialyse (APD)</span></h3>
- <h3><span class="text-deep-blue">In-center HD</span></h3>
- <h3><span class="text-deep-blue">Automatisierte Peritonealdialyse (APD)</span></h3>
Comment fonctionne une greffe rénale ?
Le rein du donneur est inséré dans les parties inférieures de l’abdomen. Les reins malades ne sont généralement pas enlevés, principalement pour bénéficier des fonctions restantes du rein. Si tout se passe bien (c.-à-d., la chirurgie est réussie et les médicaments appropriés pour garder le rein dans le corps sont pris), le nouveau rein prend suffisamment en charge les tâches des reins malades pour restaurer partiellement la fonction rénale perdue. Un rein transplanté avec succès peut fonctionner pendant de nombreuses années. Si la greffe échoue, la dialyse reste une option. De nombreux patients atteints d’insuffisance rénale passent par différentes modalités de traitement au cours de leur vie (par exemple, commencer par une dialyse péritonéale, puis une greffe de rein, puis passer à l’hémodialyse après que le rein du donneur puisse cesser de fonctionner ou que des complications surviennent), de sorte qu’un échec de greffe n’est pas la dernière option.
Que faut-il prendre en compte pour une greffe rénale ?
Une greffe réussie peut aider à atteindre un meilleur état de santé sans dialyse. Pour éviter le rejet du rein du donneur, le patient (receveur) doit prendre régulièrement des médicaments pendant et/ou après la greffe. Ces médicaments sont appelés immunosuppresseurs. Cependant, dans certains cas, même ces médicaments ne peuvent empêcher le rejet du rein.
Puisque votre système immunitaire sera plus faible que les autres, vous devriez être conscient des effets secondaires potentiels liés à ces médicaments, en particulier les infections. Par conséquent, il est essentiel de suivre les mesures d’hygiène indiquées par votre médecin. Ces médicaments peuvent également causer d’autres effets secondaires indésirables, tels que des changements dans vos gencives, une augmentation de la pression artérielle, un taux élevé de cholestérol, un gonflement du visage, une anémie, une croissance indésirable des poils, des problèmes de peau et un affaiblissement des os. Si vous présentez l’un de ces symptômes, informez-en votre médecin. Pour les patients ayant un rein de donneur, il est important que l’antirejet et les autres médicaments soient pris quotidiennement et que des examens de suivi réguliers aient lieu.
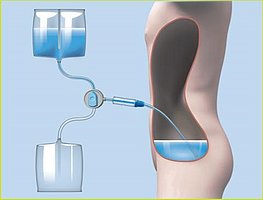
Dialyse péritonéale (DP)
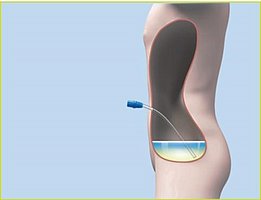
La dialyse péritonéale (DP) est nommée ainsi en référence au péritoine. Il s’agit d’un tissu mince et velouté qui tapisse la cavité abdominale et les organes internes. Il est naturellement présent dans le corps de chaque personne. Cette forme de dialyse utilise le péritoine comme filtre naturel pour remplacer la fonction rénale. Pour ce faire, une solution de dialyse fraîche est introduite dans l’abdomen. Selon la prescription de votre médecin, elle reste là pendant quelques heures et est remplacée dès que les toxines et l’excès d’eau corporelle ont été absorbés.
Il existe deux types de DP
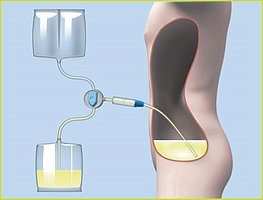
La DP est réalisée soit sous forme de dialyse péritonéale ambulatoire continue (DPAC) (manuelle), soit sous forme de dialyse péritonéale automatisée (DPA) (à l’aide d’une machine). Dans de rares cas, une combinaison de deux types peut également être utilisée. Les deux options thérapeutiques sont normalement réalisées indépendamment au domicile du patient ou dans d’autres lieux appropriés, comme au travail ou dans une chambre d’hôtel pendant le voyage, généralement par le patient ou un soignant. Ne vous inquiétez pas ! Vous recevrez une formation approfondie de la part de votre équipe soignante avant d’effectuer vous-même la dialyse. Toutes les étapes nécessaires vous seront communiquées, et par la suite vous serez fier de pouvoir gérer votre thérapie. La décision pour l’une des deux options de DP dépend du mode de vie du patient, de son état de santé et de ses préférences personnelles et est prise en consultation avec votre médecin. Vous trouverez peut-être utile de faire participer des parents ou d’autres patients à votre décision. Tout peut être fait ensemble !
Comment procéder étape par étape à un échange de sac
Après avoir appliqué les mesures d’hygiène, vous connectez le jeu de sacs en plastique pour DPAC remplis de solution de dialyse à votre cathéter. Le kit pour DPAC se compose généralement de deux sacs, un sac à déchets vide et un sac rempli de 2 à 2,5 litres de liquide de nettoyage, ou dialysat. Vous drainez la solution de dialyse usagée à travers votre cathéter, ce qui prend environ 20 minutes. Après avoir drainé les liquides usagés, rincez le cathéter avec une petite quantité de dialysat frais.
Maintenant, vous pouvez remplir votre cavité abdominale de la solution de dialyse fraîche. En accrochant le sac en plastique sur le statif à perfusion au niveau des épaules, la gravité aspire le liquide pour le faire pénétrer dans votre abdomen. Ce processus est appelé remplissage et prend environ 10 minutes. Vous pouvez ensuite déconnecter le kit et fermer votre cathéter.
L’ensemble du processus, qui consiste en trois étapes (remplissage, stase et drainage), est appelé échange de sacs. Ce processus prend environ 30 minutes et est généralement effectué trois à cinq fois par jour. Certains patients préfèrent faire les échanges de sacs avant ou après l’heure des repas ou au coucher. Toutes les étapes nécessaires vous sont enseignées et expliquées à l’avance lors d’une séance de formation détaillée.
Le dialysat reste dans votre cavité abdominale pendant plusieurs heures. C’est ce qu’on appelle la stase. Pendant ce temps de stase, qui est le temps entre deux échanges, les déchets et le liquide supplémentaire sont retirés de votre sang par le péritoine dans le dialysat, qui est ensuite retiré du corps lors du prochain échange de sac.
Apprenez-en plus sur la dialyse péritonéale dans la vidéo suivante :
Pour la santé mentale, des avantages supplémentaires de la HDD fréquente ont été décrits. Il a été démontré qu’une séance d’hémodialyse quotidienne de courte durée améliore la santé mentale et entraîne moins d’épisodes de dépression.
De plus, si vous travaillez, la situation de travail peut être améliorée, car le temps de dialyse est plus court.
Enfin, les troubles du sommeil et le syndrome des jambes sans repos peuvent être atténués.
Tous ces avantages peuvent avoir un impact important sur la situation individuelle et le bien-être d’un patient. En conséquence, une HDD fréquente pourrait être une option de traitement. Veuillez parler à votre équipe de dialyse si ce mode de traitement vous semble être une option pour vous.
La HDD est proposée comme un choix préférable pour les patients qui veulent continuer à travailler, rester aussi flexibles que possible et effectuer la dialyse dans un environnement familier.
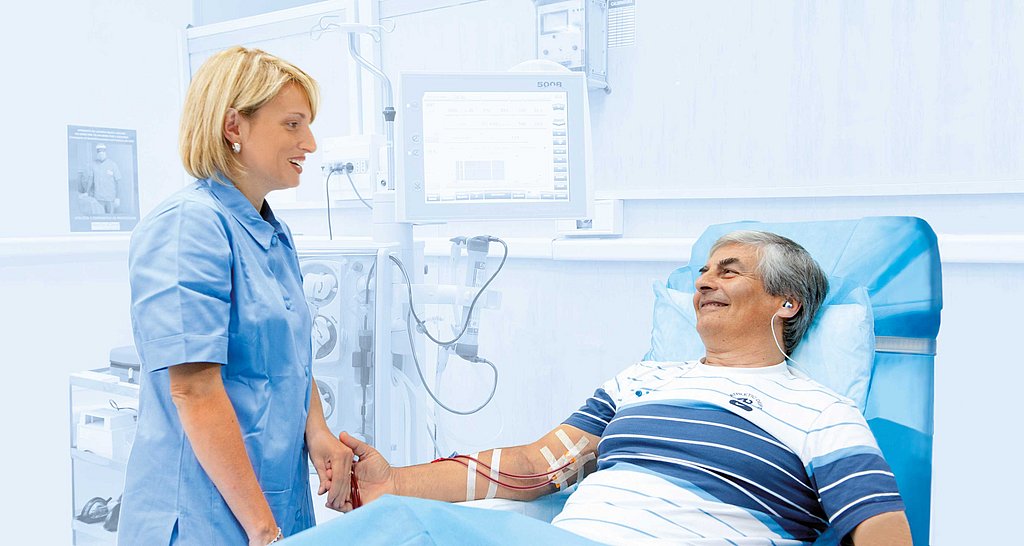
La dialyse en centre
Les traitements ont lieu dans un centre de dialyse. Le personnel médical préparera, effectuera et surveillera le traitement.
Si vous choisissez la dialyse en centre, vous avez habituellement trois rendez-vous fixes par semaine, généralement pour un traitement de quatre heures dans votre centre de dialyse. Avec cette option de traitement, en général, l’équipe de dialyse préparera, réalisera et surveillera la dialyse pour vous.
Apprenez-en plus sur l’hémodialyse dans la vidéo suivante :
Soins conservateurs
Concentration sur le maintien de la qualité de vie et non sur la prolongation de la vie. Le traitement est basé sur le soulagement de l’inconfort et de la douleur des symptômes de l’insuffisance rénale, tels que le gonflement et l’essoufflement.
Selon votre état de santé, la dialyse pourrait ne pas prolonger votre vie et la meilleure option pourrait être de laisser la nature suivre son cours. Indépendamment des conditions médicales, en fonction de la situation et des préférences individuelles, certains patients décident de ne pas commencer ou d’arrêter la thérapie de substitution rénale.
Vous avez la possibilité de ne pas recevoir du tout de thérapie de substitution rénale et de prolongation de la vie. La fonction rénale ne sera alors pas remplacée, ce qui entraîne à terme la mort naturelle. Votre équipe de soins de santé continuera de vous soutenir et de traiter vos symptômes avec des médicaments et, si nécessaire, de vous donner une forme de nutrition de soutien. Les soins conservateurs sont plus axés sur le maintien de la qualité de vie.
Votre équipe de santé discutera avec vous pour vous aider à prendre une décision éclairée et réfléchie.
Faites un choix
Se rendre aux rendez-vous et suivre votre plan de traitement est essentiel à votre santé. Par conséquent, il est important de choisir une thérapie qui convient à votre situation personnelle. Rappelez-vous toujours : Le temps que vous investissez vise à vous offrir une vie plus complète, plus active et plus saine.
Vous venez de découvrir les options de traitement disponibles. Avec votre équipe médicale, vous pouvez discuter et décider laquelle de ces options de traitement vous conviendrait le mieux.
Pour en savoir plus sur comment prendre la bonne décision , consultez la section suivante.
Contenu connexe
1 Mucsi I, Hercz G, Uldall R, Ouwendyk M, Francoeur R, Pierratos A. Control of serum phosphate without any phosphate binders in patients treated with nocturnal hemodialysis. Kidney Int. 1998;53(5):1399-1404. doi:10.1046/j.1523-1755.1998.00875.x
2 Culleton BF, Walsh M, Klarenbach SW, et al. Effect of frequent nocturnal hemodialysis vs conventional hemodialysis on left ventricular mass and quality of life: a randomized controlled trial. JAMA. 2007;298(11):1291-1299. Doi:10.1001/Jama.298.11.1291
3 Chan CT, Shen SX, Picton P, Floras J. Nocturnal home hemodialysis improved baroreflex effectiveness index of end-stagerenal disease patients. J Hypertens. 2008; 26(9):1795-1800. doi: 10.1097/HJH.0b013e328308b7c8
4 Marshall MR, Polkinghorne KR, Kerr PG, Hawley CM, Agar JW, McDonald SP. Intensive Hemodialysis and Mortality Risk in Australian and New Zealand Populations. Am J Kidney Dis. 2016;67(4):617-628. Doi:10.1053/j.ajkd.2015.09.025
5 Rydell H, Ivarsson K, Almquist M, Segelmark M, Clyne N. Improved long-term survival with home hemodialysis compared with institutional hemodialysis and peritoneal dialysis: a matched cohort study. BMC Nephrol. 2019;20(1):52.
Publié le 13 février 2019. doi:10.1186/s12882-019-1245-x
6 Marshall MR, Walker RC, Polkinghorne KR, Lynn KL. Survival on home dialysis in New Zealand. PLoS One. 2014;9(5):e96847. Publié le 7 mai 2014. doi:10.1371/ journal.pone.0096847