BCM - Body Composition Monitor
Varför kan det vara svårt att fastställa vätskestatus
I vanlig klinisk praxis är patientens torrvikt eller målvikt en uppskattning som bestäms genom klinisk observation av olika indikationer, inklusive förekomst av ödem, blodtrycksvärden och andningsbesvär. Den frekventa förekomsten av komorbiditeter hos hemodialyspatienter kan ge tvetydiga tecken vid vätskestatus.1
Där BCM - Body Composition Monitor kan ge support
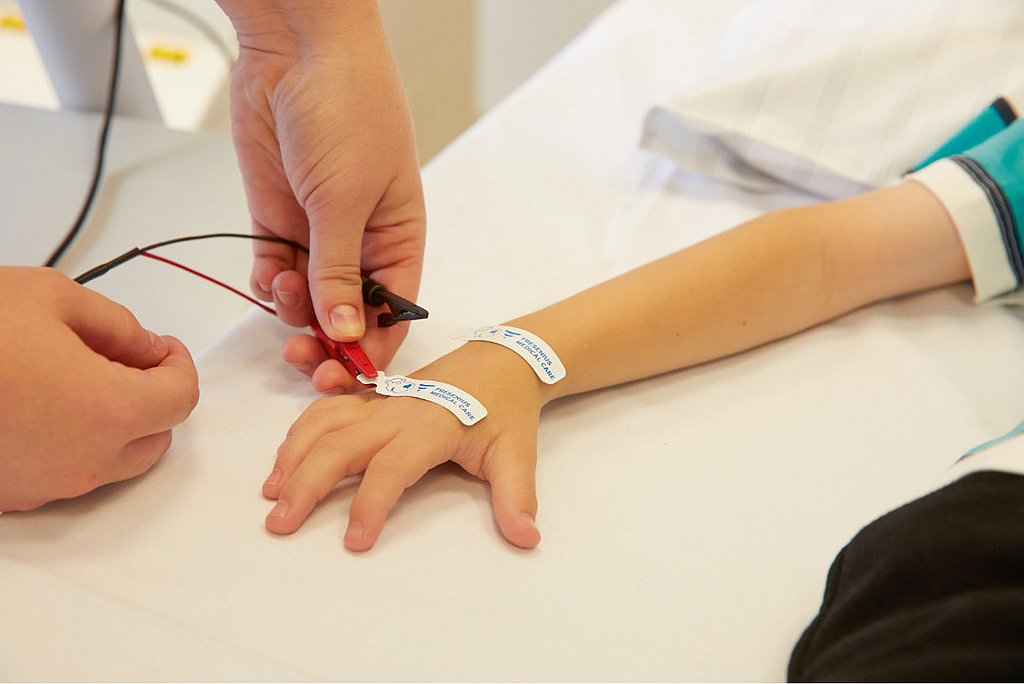
BCM - Body Composition Monitor är särskilt utformad för att fastställa hur mycket övervätskning som uppstår hos patienter som lider av njursvikt. Detta möjliggör en enkel, icke-invasiv och objektiv bedömning av en enskild patients vätsketillstånd.2
Som ett resultat kan BCM - Body Composition Monitor hjälpa läkaren att bestämma patients individuella torrvikt och därmed avlägsna rätt mängd vätska.
Fördelar med bioimpedansstyrd vätskehantering
BCM - Body Composition Monitor gör det möjligt att praktiskt och exakt fastställa vätskestatus i motsats till alternativa bedömningsmetoder.3
Bedömning av vätskestatus med BCM - Body Composition Monitor:
- Är icke-invasiv, enkel och snabb (ca 10 sek tar mätningsprocessen).
- Är i hög grad reproducerbar.4, 5
- Validerad mot standard referensmetoder.5
- Är möjligt med HD-, PD- och pediatriska patienter.
- Kan användas för en mer exakt bedömning av dialysdosen genom att tillhandahålla data för ureafördelningsvolymen i Online Clearance Monitor för de flesta HD-maskiner från Fresenius Medical Care.6
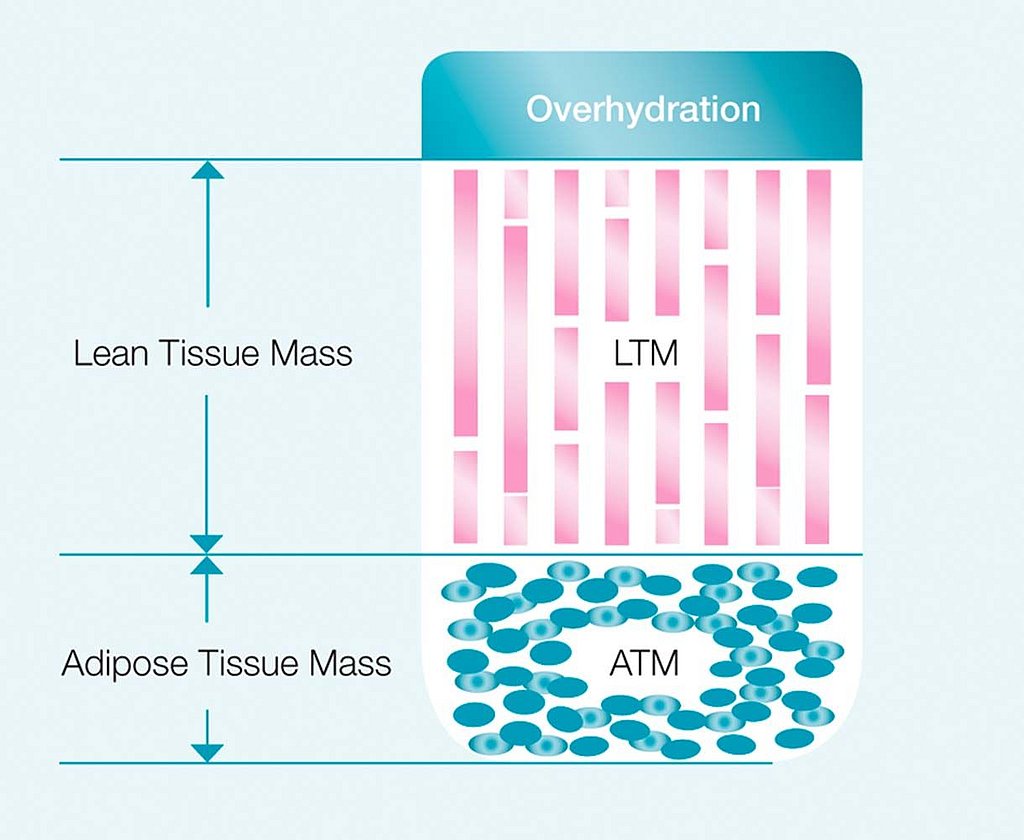
- BCM - Body Composition Monitor ger ett kvantitativt mått på muskel- och fettmassa eftersom den kan skilja mellan muskelmassa och övervätskning. Detta gör det möjligt att förbättra diagnosen av undernäring hos ESRD patienter7 och möjliggör en adekvat behandling.
Tekniken bakom BCM - Body Composition Monitor
BCM - Body Composition Monitor tillämpar tekniken för bioimpedansspektroskopi (BIS).
För att få fram de kliniskt relevanta resultatparametrarna används två avancerade validerade fysiologiska modeller i BCM - Body Composition Monitor:
- En volymmodell som beskriver den elektriska ledningsförmågan i en cellsuspension, vilket gör det möjligt att beräkna det totala kroppsvattnet, det extracellulära vattnet och det intracellulära vattnet (ICW).5
- En modell för kroppssammansättning som beräknar de tre huvudsakliga kroppskomponenterna överhydrering (OH), muskelmassa (LTM) och fettvävnadsmassa (ATM) från ECW- och TBW-värderna.13
| Särskilt validerad för ESRD patienter | Lämplig för HD- & PD patienter | Över 29,000 patienter uppmätta* | Lämplig för pediatriska patienter |
|---|
Särskilt validerad för ESRD patienter
Lämplig för HD- & PD patienter
Över 29,000 patienter uppmätta*
Lämplig för pediatriska patienter
* på NephroCare kliniker varje månad år 201517
Teknisk Data
BCM - Body Composition Monitor Teknisk Data
PDF, 1 MB1 Lindley et al., Management of fluid status in haemodialysis patients: the roles of technology and dietary advice. Technical Problems in Patients on Hemodialysis (2011), http:/cdn.intechopen.com/pdfs/24619.pdf
2 National Institute for Health Research Devices for Dignity Healthcare Technology Co-operative, Assessment of fluid status using Body Composition Monitoring (BCM), “unpublished data on file, 2019”.
3 Hecking et al., Significance of interdialytic weight gain versus chronic volume overload: consensus opinion. Am J Nephrol (2013); 38 (1): 78-90.
4 Wabel et al., Reproducibility of bioimpedance spectroscopy ( BIS ) in health and disease (abstract), (2004). Nephrology Dialysis Transplantation, Volume 22, Issue suppl_6, 1 July 2007, Pages vi9–vi137.
5 Moissl et al., Body fluid volume determination via body composition spectroscopy in health and disease. Physiol. Meas (2006); 27: 921-933.2.
6 Ahrenholz et al., Determination of Dialysis Dose: A Clinical Comparison of Methods. Blood Purif (2011); 32:271-277.
7 Marcelli et al., Body Composition and Survival in Dialysis Patients: Results from an International Cohort Study, Clin J Am Soc Nephrol (2015); 10(7):1192-1200.
8 Wizemann et al., The mortality risk of overhydration in haemodialysis patients, Nephrol Dial Transplant (2009); 24: 1574-1579.
9 Assimon et al., Ultrafiltration Rate and Mortality in Maintenance Hemodialysis Patients, Am J Kidney Dis (2016); 68(6): 911-922.
10 Onofriescu et al., Bioimpedance-Guided Fluid Management in Maintenance Hemodialysis: A Pilot Randomized Controlled Trial, Am J Kidney Dis. (2014); 64(1): 111-118.
11 Onofriescu et al., Overhydration, Cardiac Function and Survival in Hemodialysis Patients. PLoS ONE (2015); 10 (8): e0135691.
12 Machek et al., Guided optimization of fluid status in haemodialysis patients. Nephrol Dial Transplant (2010); 25 (2): 538-544.
13 Chamney et al., A whole-body model to distinguish excess fluid from the hydration of major body tissues. Am J Clin Nutr (2007); 85: 80-89.
14 Wabel et al., Importance of Whole-Body Bioimpedance Spectroscopy for the Management of Fluid Balance. Blood Purification (2009);27(1): 75-80.
15 Lindley et al., A ward-based procedure for assessment of fluid status in peritoneal dialysis patients using bioimpedance spectroscopy. Perit Dial Int 2005; 25(S3): S46–S48.
16 Zaloszyc et al., Hydration measurement by bioimpedance spectroscopy and blood pressure management in children on hemodialysis. Peadiatric Nephrology (2013); 28(11) 2169-2177.
17 Moissl et al., Combined Target Ranges for Blood Pressure and Fluid Overload J Am Soc Nephrol (2015); 26 68A.