Automatyczna dializa otrzewnowa (ang. automated peritoneal dialysis, APD) to terapia prowadzona w warunkach domowych, którą można również przeprowadzić w nocy. Produkty do terapii APD firmy Fresenius Medical Care obejmują cyklery sleep•safe harmony, sleep•safe oraz SILENCIA.
Dializa otrzewnowa — omówienie
Dializa otrzewnowa (ang. peritoneal dialysis, PD) jest terapią zorientowaną na pacjenta. Wykazano, że terapie zorientowane na pacjenta zachęcają do przyjmowania odpowiedzialności za własne zdrowie, polepszają samopoczucie pacjentów, poprawiają jakość opieki i przyczyniają się do zrównoważonego rozwoju systemów opieki zdrowotnej1. W 2020 r. na całym świecie około 413 000 pacjentów cierpiących na schyłkową niewydolność nerek było leczonych dializą otrzewnową (PD), przy czym obserwuje się stały wzrost w tym obszarze2.
Oprócz możliwości leczenia w domu wykonywanie PD ma dla pacjentów szereg korzyści:
- Lepsze zachowanie resztkowej funkcji nerek niż w HD3,4
- Brak konieczności zakładania dostępu naczyniowego (np. przetoki lub zespolenia)3,4
- Dializa w domu zapewnia pacjentom niezależność i elastyczność planowania
- Mniej czasu spędzonego na dojazdach do stacji dializ5,6
- Organizacja życia z uwzględnieniem dializ, a zwłaszcza możliwość podróżowania6
- Wskaźnik przeżywalności pacjentów poddawanych PD jest taki sam jak w przypadku konwencjonalnej HD. Pacjenci rozpoczynający dializoterapię mogą nawet odnieść korzyści ze stosowania dializy otrzewnowej w ciągu pierwszych lat tego typu leczenia6,7
CAPD: indywidualne rozwiązania kliniczne z możliwością dostosowania terapii do pacjentów
Nasze indywidualne rozwiązania kliniczne w obszarze ciągłej ambulatoryjnej dializy otrzewnowej (ang. continuous ambulatory peritoneal dialysis, CAPD) opracowaliśmy z myślą o dostosowaniu terapii do pacjentów. System stay•safe do terapii CAPD wyposażono w funkcje bezpieczeństwa DISC i PIN, które są powiązane ze stosowaniem płynów w PD. System stay•safe — detale, które mają duże znaczenie.
Bez PVC i szkodliwych plastyfikatorów
APD: spersonalizowane leczenie i możliwość jego dostosowania w miarę upływu czasu
Tak wyjątkowy jak Twoi pacjenci: cykler sleep•safe harmony
Jak dzięki jednemu cyklerowi możemy oferować opcje terapii dostosowane do potrzeb pacjentów?
W niewielkim badaniu (Reitz i in.) użyteczności cyklera sleep•safe harmony wykazano, że charakteryzuje się on łatwością obsługi9.
Adaptowana terapia APD (aAPD) z zastosowaniem cyklera sleep•safe harmony umożliwia łączenie sekwencji krótkich okresów zalegania i małych objętości wypełnienia z długimi okresami zalegania i dużymi objętościami wypełnienia oraz różnymi stężeniami glukozy. Ten nowy, zaproponowany przez Fischbacha i wsp., sposób realizacji zleconej PD, może potencjalnie poprawić ultrafiltrację (UF) i klirens w ramach jednej sesji PD10.
Cykler sen•safe harmony to:
- Spersonalizowane leczenie dostosowane do potrzeb pacjentów Elastyczne opcje terapii dzięki zintegrowanej technologii FlexPoint
- Opcja adaptowanej terapii APD, zgodnie z doniesieniami poprawiająca ultrafiltrację i klirens10,11
- Ułatwiające konfigurację i zawierające instrukcje zintegrowane animacje wyświetlane na ekranie12
- Wspomagane instruktażem tworzenie zleceń na zabieg bezpośrednio na cyklerze i pomoc w prowadzeniu terapii za pośrednictwem oprogramowania PatientOnLine (do nabycia oddzielnie)
Zróżnicowane wsparcie szkoleniowe w zakresie PD
Rozpoczęcie terapii CAPD
Udzielamy wsparcia poprzez szereg konkretnych szkoleń, które stanowią podstawę bezpiecznego rozpoczęcia terapii. Podczas przygotowań pomagamy upewnić się, że wszystko w domach pacjentów działa prawidłowo.
Indywidualizacja PD dzięki zarządzaniu gospodarką płynową
Obecnie jednym z głównych problemów w prowadzeniu terapii nerkozastępczej jest ilościowa ocena i zarządzanie stanem nawodnienia. Znanych jest wiele czynników wpływających na stan nawodnienia, takich jak choroby współistniejące, przyjmowane leki, odżywianie oraz metody leczenia13,14.
Leczenie zaburzeń równowagi płynowej u pacjentów dializowanych jest ważne ze względu na ich rolę w rozwoju chorób sercowo-naczyniowych (CV), które stanowią główną przyczynę zgonów wśród pacjentów dializowanych15. Osiągnięcie euwolemii jest zatem głównym celem w PD, ponieważ zarówno odwodnienie, jak i przewodnienie mogą zwiększać śmiertelność z powodu ryzyka sercowo-naczyniowego i upośledzenia resztkowej funkcji nerek (ang. residual kidney function, RKF)14,16.
Ważne czynniki, które należy wziąć pod uwagę w odniesieniu do stanu nawodnienia:
- Oparcie oceny stanu nawodnienia pacjentów wyłącznie na wskaźniku UF może wprowadzać w błąd.
- Aby poprawić stan nawodnienia pacjenta, należy kontrolować zarówno podaż płynów, jak i ich odpływ.
- Ciśnienie krwi w ocenie stanu nawodnienia może być parametrem mylącym i przyczynić się do podejmowania niewłaściwych decyzji terapeutycznych.
Wytyczne/zalecenia ISPD — wytyczne dotyczące usuwania rozpuszczonych substancji i płynów u dorosłych pacjentów poddawanych dializie otrzewnowej
Zgodnie z wytycznymi ISPD ocena kliniczna powinna obejmować zróżnicowane spektrum danych klinicznych i wyników laboratoryjnych, w tym dotyczących wartości klirensu otrzewnowego i nerkowego, stanu nawodnienia, apetytu i stanu odżywienia, poziomu energii, stężenia hemoglobiny, reakcji na terapię erytropoetyną, poziomu elektrolitów i równowagi kwasowo-zasadowej, homeostazy wapniowo-fosforanowej i kontroli ciśnienia krwi (dane o poziomie wiarygodności C)19.
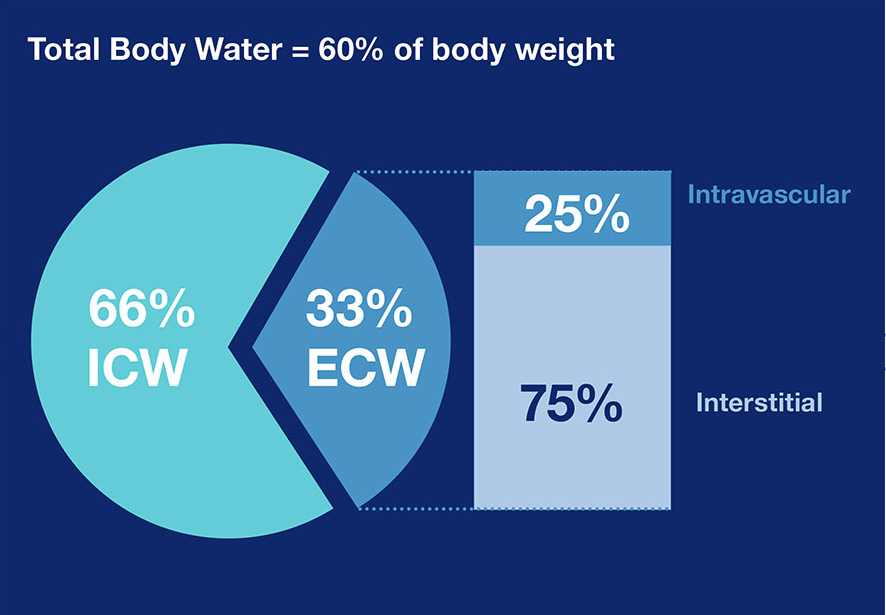
Przewodnienie jest wywoływane zwiększaniem ilości wody zewnątrzkomórkowej. Podczas badania w kierunku przewodnienia należy podzielić całkowitą zawartość wody w organizmie (ang. total body water, TBW) na wodę wewnątrzkomórkową (ang. intracellular water, ICW) i zewnątrzkomórkową (ang. extracellular water, ECW). Ten ostatni parametr dzieli się dalej na przedział wody krążącej i śródmiąższowej20,21.
Podejście metodyczne
Potencjalne zagrożenie życia pacjentów dializowanych otrzewnowo (PD): przewodnienie
Zarządzanie gospodarką płynową u pacjentów poddawanych PD jest bardzo ważne, ponieważ wykazano, że:
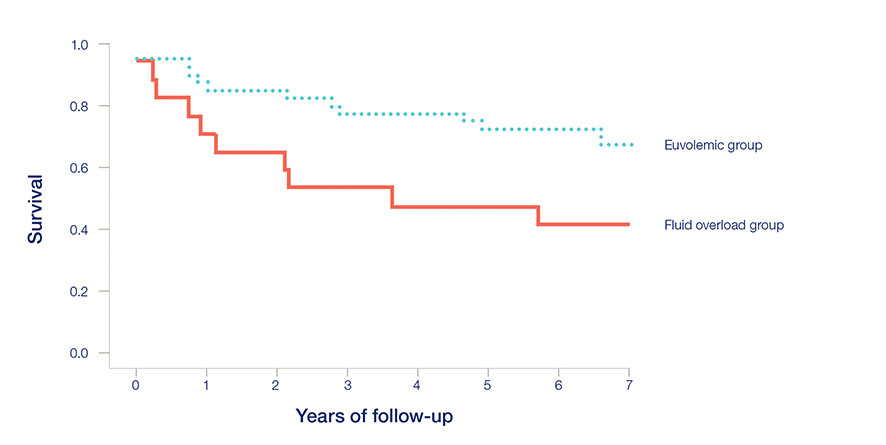
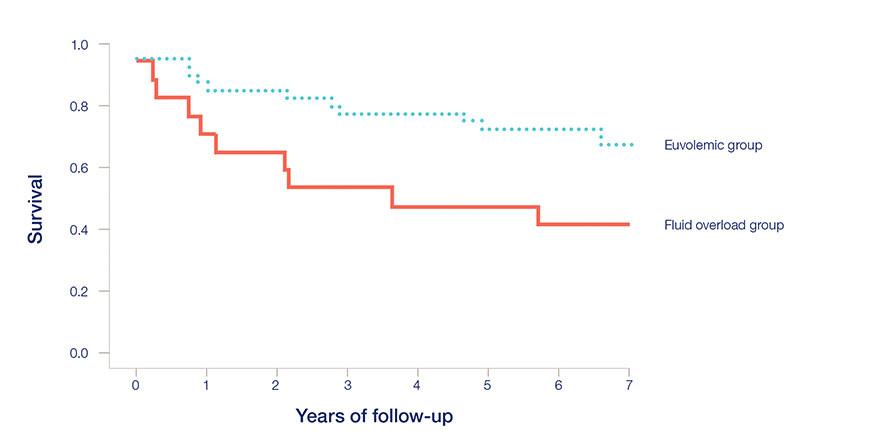
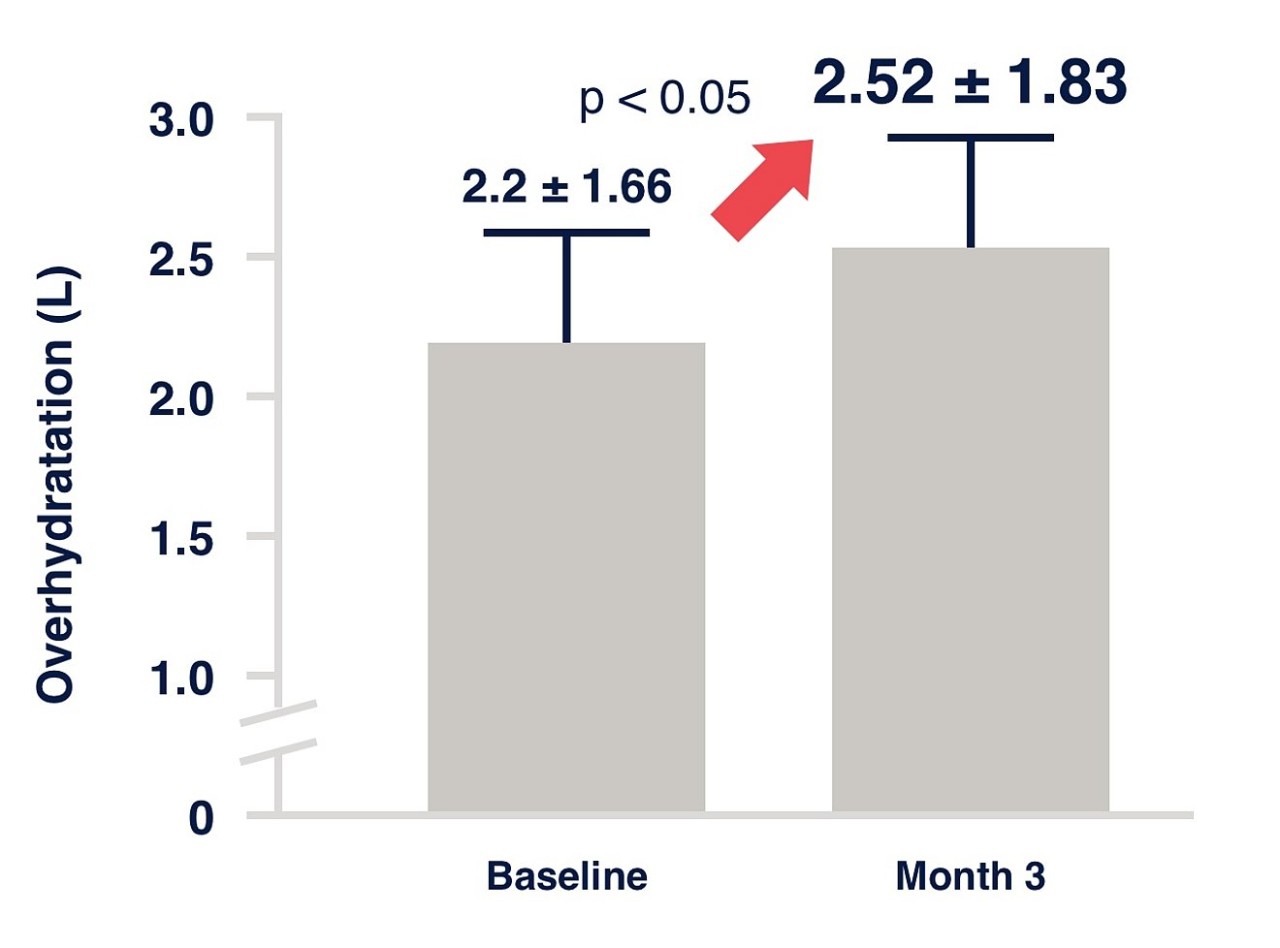
- U przewodnionych pacjentów dializowanych otrzewnowo ryzyko śmiertelności jest znacznie wyższe niż u pacjentów z euwolemią16.
Kontrola objętości płynów — trzy kroki do lepszej kontroli
Metodyczne podejście ma na celu wspieranie pacjentów dializowanych otrzewnowo. W oparciu o nasze doświadczenie i zróżnicowaną ofertę zapewniamy rozwiązania na każdym etapie zarządzania gospodarką płynową. Nasze produkty i usługi obejmują cały proces i dają szansę na poprawę wyników leczenia pacjentów.
Trzy kroki obejmują:
Lepsze zrozumienie bieżącego stanu nawodnienia i tendencji w gospodarce płynowej
| Odwodnienie | Prawidłowe nawodnienie | Przewodnienie |
|---|---|---|
| Hipotensja | Normotensja | Hipertensja |
| Utrata RKF | Zachowanie RKF / zmniejszenie ryzyka chorób sercowo-naczyniowych | Utrata RKF / LVH |
| Zwiększona śmiertelność | Poprawa przeżywalności | Zwiększona śmiertelność |
Poprawa stanu objętości dzięki wiedzy
Lepsza kontrola podaży dzięki wiedzy
Zachowanie resztkowej funkcji nerek (RKF) przez dłuższy okres dzięki stosowaniu koncepcji zleceń dla adaptowanej PD
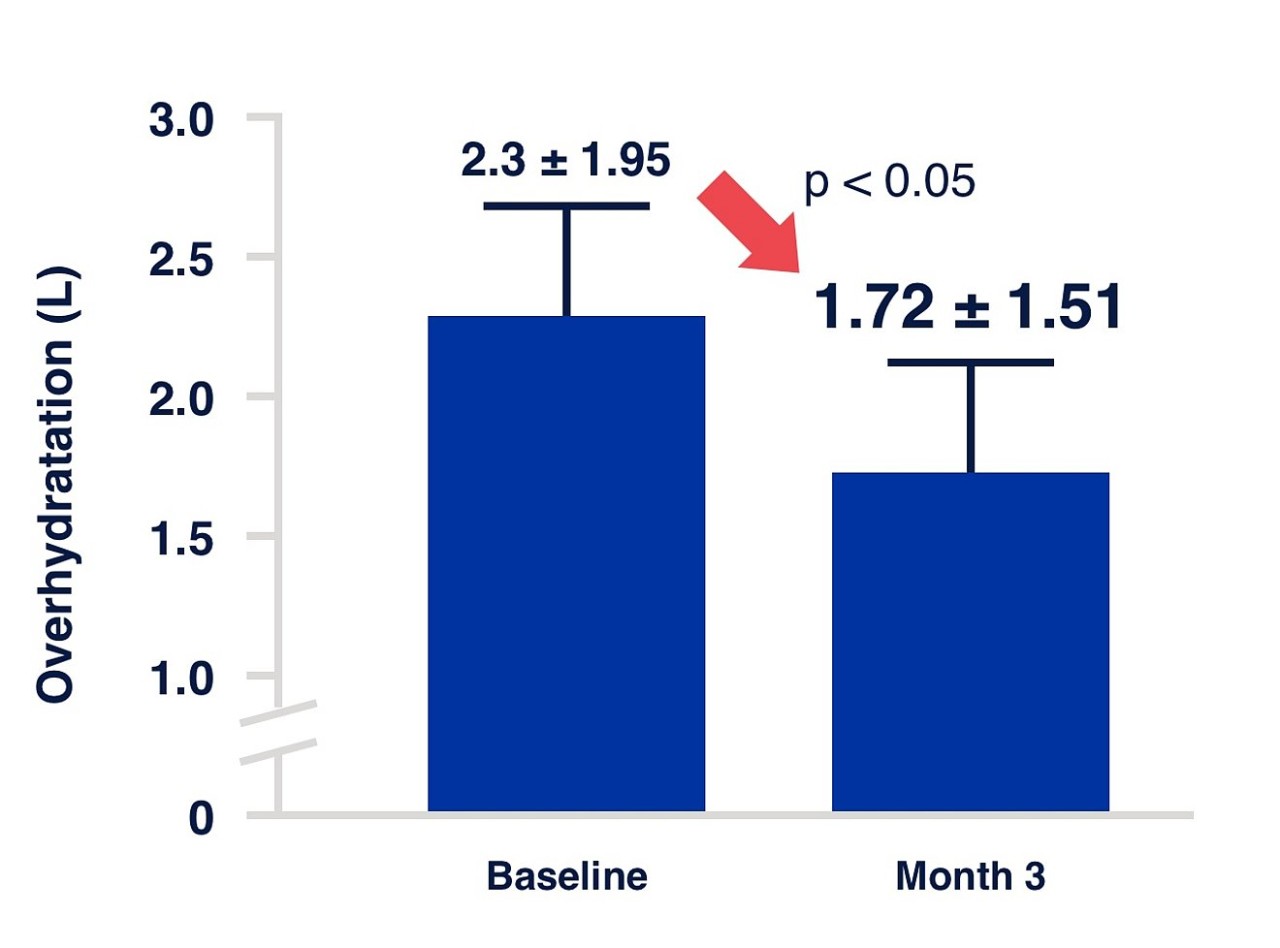
Poprawa wydalania płynów u pacjentów poddawanych PD
Udział nerek
Pogorszenie RKF ma wpływ na wyniki kliniczne. Utrata RKF nie tylko powoduje przeciążenie płynami, ale także przyczynia się do powstania stanu zapalnego, niedokrwistości, niedożywienia, przerostu lewej komory (LVH), nadciśnienia i chorób sercowo-naczyniowych28.
Udział techniki
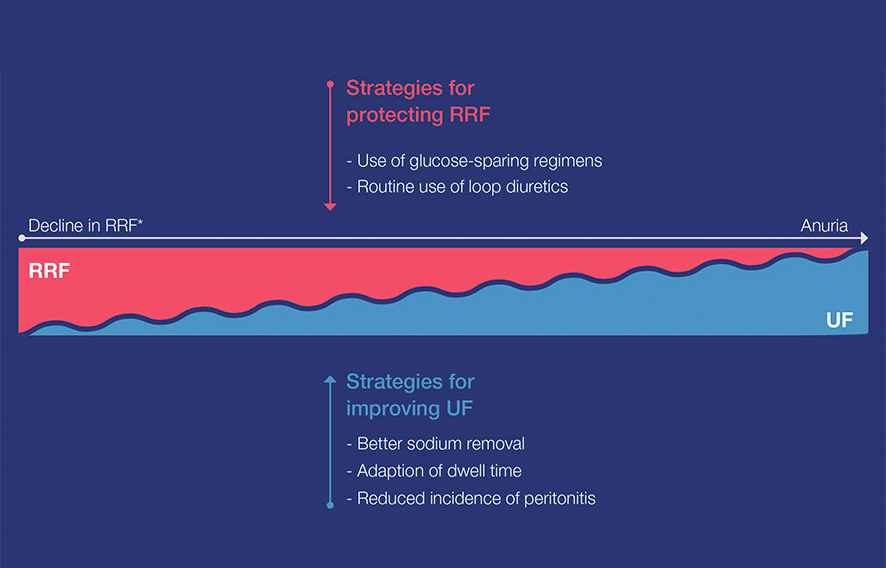
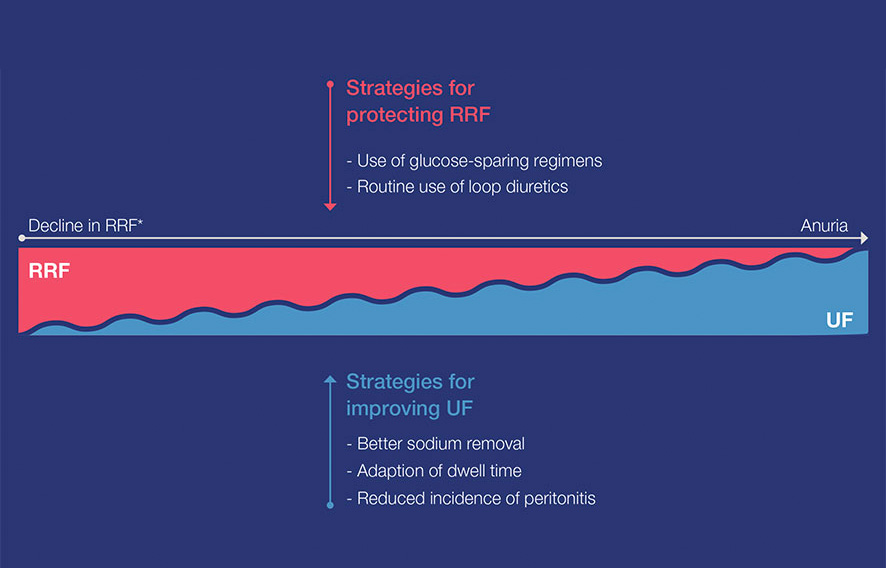
Wraz ze spadkiem RKF w przewlekłej chorobie nerek ultrafiltracja (UF) za pośrednictwem PD staje się coraz ważniejsza i stanowi większe wyzwanie. PD pozwala na przygotowywanie zindywidualizowanego zlecenia na dializę poprzez łączenie różnych technik, roztworów dializacyjnych oraz liczby i czasu trwania procesów zalegania17.
Biorąc pod uwagę znaczenie RKF i UF dla skutecznego zarządzania gospodarką płynową, strategie kliniczne mające na celu zachowanie RKF i poprawę UF mają ogromne znaczenie.
Utrzymanie RKF i zdolności ultrafiltracji w celu zmaksymalizowania wydalania płynów
RKF jest ważna w procesie usuwania płynów i rozpuszczonych substancji. Utrzymywanie RKF ma znaczenie dla wydalania moczu i regulacji stanu nawodnienia, dlatego stosowanie odpowiednich płynów do PD może być ważną częścią zarządzania gospodarką płynową pacjenta29.
Zgodnie z wytycznymi zaleca się stosowanie w PD płynów, które pomagają zmniejszyć szkodliwe skutki przewlekłej ekspozycji błony otrzewnej na ich działanie i zachować jej funkcje na dłużej30,31,32.
Ważne czynniki, które należy wziąć pod uwagę w odniesieniu do stanu nawodnienia:
- Oparcie oceny stanu nawodnienia pacjentów wyłącznie na wskaźniku UF może wprowadzać w błąd.
- Stan nawodnienia jest głównie wynikiem bilansu płynów przyjętych i wydalonych w określonym czasie. Aby poprawić stan nawodnienia pacjenta, należy kontrolować obie strony bilansu w celu określenia trendu w gospodarce płynowej13.
- Ciśnienie krwi w ocenie stanu nawodnienia może być parametrem mylącym i przyczynić się do podejmowania niewłaściwych decyzji terapeutycznych13.
Powiązane treści
1 Komunikat Komisji do Parlamentu Europejskiego, Rady, Europejskiego Komitetu Ekonomiczno-Społecznego i Komitetu Regionów w sprawie umożliwienia transformacji cyfrowej opieki zdrowotnej i społecznej na jednolitym rynku cyfrowym z roku 2018
2 Fresenius Medical Care, Annual Report 2020
3 Chan CT i wsp. Am J Kidney Dis 2019; 73(3):363-371
4 Auguste BL i wsp. Can J Kidney Health Dis 2019
5 Suri RS i wsp. Kidney Int. 2015; 88(2):360-8
6 Argilés A i wsp. Nephrology Dialysis Transplantation 2020; 35(11):1863-1839
7 Kumar VA i wsp. Kidney Int 2014; 86(5):1016-1022
8 Fresenius Medical Care, www.freseniusmedicalcare.asia/en/healthcare-professionals/home-therapies/staysafe-and-biofine/; 03/2022
9 Reitz T i wsp. Renal Replacement Therapy 2021; 7(20)
10 Fischbach M i wsp. Perit Dial Int 2011; 31(4):450-458
11 Vera M i wsp. PLoS One 2021; 16(12)
12 Punzalan S i wsp. Journal of Kidney Care 2017; 2(5):262-267
13 Ronco C i wsp. Contrib Nephrol 2012;178:164-168
14 Yong-Lim K i wsp. Seminars in Nephrol 2017; 37(1):43-53
15 Shu Y i wsp. Blood Purif 2018; 46(4):350-358
16 Jotterand Drepper V i wsp. PLoS One 2016; 11(7):e0158741
17 Van Biesen W i wsp. Clin J Am Soc Nephrol 2019; 14(6): 882-893
18 Ronco C i wsp. Nephrol Dial Transplant 2015; 30(5):849-858
19 Lo Wk i wsp. Perit Dial Int 2006; 26(5):520-522
20 Kim YL i wsp. Semin Nephrol 2017; 37(1):43-53
21 Chan i wsp. Eur J Comp Anim Pract 2014; 24:14-23
22 Cader RA i wsp. J Clin Nurs 2013; 22:741-748
23 Wang AY i wsp. Perit Dialysis Int 2015; 35:379-387
24 Luo YJ i wsp. Blood Purif 2011; 31:296-302
25 Wilson J i wsp. Semin Dial 2014; 17(4):260-4
26 Ahmad S i wsp. Semin Dial 2004; 17(4):284-7
27 Griva K i wsp. PLoS One 2014; 25;9(2):e8900
28 Marron B i wsp. Kidney Int Suppl 2008; 108:42-51
29 Xin L i wsp. Center for Kidney Diseases Nanjing Medical University 2016
30 Williams JD i wsp. Kidney Int 2004; 66(1):408-18
31 Weiss L i wsp. Perit Dial Int 2009; 29(6):630-633
32 Rippe B i wsp. Kidney Int 2001; 59(1):348-57